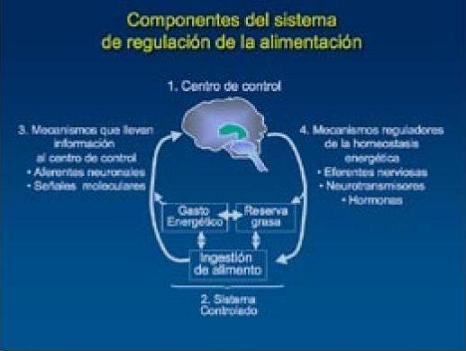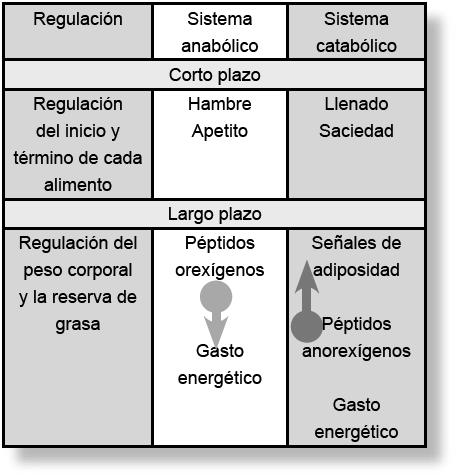
El balance energético se mantiene por mecanismos que controlan tanto el consumo como el gasto energético. Gracias a esto el peso corporal se mantiene constante por periodos largos (meses o años). Esto ocurre a pesar de la existencia de situaciones fisiológicas o patológicas que favorezcan la ganancia o pérdida transitoria de peso. Las señales moleculares participantes en los mecanismos de control de la homeostasis energética se han clasificado en orexígenas y anorexígenas.
Sistema anabólico
Neuropéptidos orexígenos:
Neuropéptido Y (NPY): Es un péptido que se sintetiza en el núcleo arqueado del hipotálamo (NAr). La función biológica del NPY en la regulación del peso corporal requiere de la unión a sus receptores Y1 y Y5. Sus efectos consisten en incrementar la ingesta de alimentos (especialmente de carbohidratos), disminuir la termogénesis y estimular la síntesis de enzimas lipogénicas en el hígado y el tejido adiposo. Cuando se administra NPY en el SNC se observa un estado de balance energético positivo.La pérdida de peso, la restricción alimenticia, la lactación, el ejercicio excesivo, la inanición, la diabetes descompensada, la insulina y los GC aumentan la tasa de transcripción y la síntesis de NPY en el NAr, NPV y núcleo dorsomedial (NDM) del hipotálamo, mientras que la leptina y los estrógenos tienen el efecto opuesto. La leptina inhibe la transmisión sináptica en las neuronas que contienen NPY y disminuye la respuesta de neuronas glucosensibles del NAr y del NVM. Durante la debilidad, cuando los niveles de leptina son muy bajos se estimula la secreción de NPY con la finalidad de favorecer la ingesta alimenticia y disminuir el gasto energético al inhibir al sistema nervioso simpático.
Proteína Agouti (AgRP): Es la molécula señal de mayor potencia orexigénica, se sintetiza principalmente en el NAr. Disminuye la termogénesis en el tejido graso pardo y condiciona una ganancia de peso. La secreción de AgRP se eleva durante el ayuno y cuando las concentraciones de leptina son bajas. La AgRp inhibe la acción supresora del apetito de la leptina, lo cual aumenta la ingesta alimenticia por periodos de hasta una semana.
Galanina: Es un neuropéptido, con potente efecto orexígeno que aumenta la ingesta de lípidos preferencialmente. El consumo de una dieta rica en grasas incrementa la producción de galanina en la región parvocelular anterior del NPV. La galanina estimula la secreción de hormona liberadora de corticotropina (CRH), anorexígena, y de NPY (potente orexígeno) en células del NPV. Aunque estos efectos parecen contradictorios, la galanina actúa como un integrador de la conducta alimenticia ya que equilibra las acciones de dos sistemas opuestos.
Orexinas A y B (hipocretinas1y 2): Las orexina A (OXA) y B (OXB) son péptidos. Las orexinas ejercen sus acciones en receptores localizados en el nervio vago, neuronas aferentes espinales primarias, neuronas entéricas y células endocrinas de intestino y páncreas. Por lo tanto, las orexinas se pueden comportar como hormonas endocrinas, paracrinas o incluso autocrinas. Las orexinas estimulan el hambre y la secreción de glucagón pancreático y disminuyen la secreción de insulina dependiente de glucosa. La secreción de orexinas se aumenta tanto con el ayuno como en presencia de hipoglucemia, lo cual hace suponer que las neuronas que las producen pertenecen a una población de células glucosensibles.
Ghrelina: La ghrelina se produce principalmente en el estómago se sintetiza como una preprohormona. Es la única hormona que tiene un residuo de serina asilado, característica fundamental para su actividad biológica. La ghrelina es un péptido altamente conservado, localizado en el hipotálamo (NPV y NAr) y en la hipófisis, aunque también se encuentra en corazón, pulmón, páncreas, intestino y tejido adiposo, lo cual sugiere que la ghrelina puede tener efectos cardiovasculares y endocrinos. La secreción de ghrelina se activa por ayuno, la realimentación, la ingesta de carbohidratos y en personas delgadas. Por el contrario se inhibe por la presencia de nutrimentos en el estómago y en personas obesas. Los efectos de la ghrelina son estimular la ingesta alimenticia, elevar el peso corporal, disminuir la utilización de grasa; incrementar la expresión de NPY y AgRP en el NAr; aumentar el cociente respiratorio; disminuir la actividad del sistema nervioso simpático; bloquear la disminución de la ingesta alimenticia mediada por leptina y estimular la secreción de hormona del crecimiento (GH) en la hipófisis.
Hormona concentradora de melanina (MCH): Es un péptido con efecto orexígeno, se sintetiza en la zona incerta y lateral del hipotálamo. Durante el ayuno se incrementa la expresión del ARNm de MCH.
Sistema catabólico
a) Hormonas: Leptina: Es una proteína que se sintetiza principalmente en los adipocitos, además se ha identificado en la placenta, el epitelio gástrico, el cerebro, etc. La secreción de leptina se estimula por GC y estrógenos, la infección aguda y las citocinas proinflamatorias, factor de necrosis tumoral alfa (TNFα) y la interleucina. Por el contrario, la secreción de leptina disminuye con el frío, la estimulación adrenérgica, los andrógenos y la melatonina. Las concentraciones de leptina son mayores en mujeres que en hombres, probablemente debido al tipo de hormonas y a la distribución de grasa característica de cada género. La leptina se considera el principal regulador a largo plazo de la conducta alimenticia y del peso corporal. Los niveles circulantes de leptina tienen relación directa con los depósitos de grasa corporal y son reflejo del balance energético. Hay más leptina circulante conforme exista más grasa almacenada y viceversa. La leptina penetra en el SNC atravesando la barrera hematoencefálica mediante un mecanismo de transporte saturable. Se une a sus receptores presentes en las células endoteliales de los capilares cerebrales, llegando a alcanzar concentraciones en el líquido cefalorraquídeo (LCR) similares a sus valores plasmáticos. Los efectos principales de la leptina son inhibición de la ingesta alimenticia e incremento del gasto energético.Se considera que la leptina tiene un papel más importante que la insulina en la regulación de la homeostasis energética, puesto que la deficiencia de leptina y mutaciones en sus receptores causan obesidad severa con hiperfagia que persiste aún con elevados niveles de insulina. Por el contrario, la deficiencia de insulina no induce obesidad. Se ha descrito un estado de resistencia a la leptina en pacientes obesos, quienes presentan hiperleptinemia, probablemente originada por deficiencia de la proteína transportadora en la barrera hematoencefálica o por defecto en la señalización intracelular de la leptina. Insulina: Es una hormona peptídica secretada por las células beta del páncreas, tiene un papel fundamental en la regulación del metabolismo. Al igual que leptina, los niveles circulantes de insulina están en relación directa con la cantidad de tejido adiposo, por esta razón, leptina e insulina se consideran señales de adiposidad. La insulina ayuda a la formación de tejido graso y aumenta la producción de leptina, tiene efecto anorexígeno al disminuir la expresión de NPY en el NAr; efecto similar al de leptina. La insulina activa la termogénesis al estimular la actividad del SNS. Así mismo, estimula la actividad de señales de saciedad con efectos catabólicos, por lo que constituye una conexión entre la regulación del apetito y del metabolismo energético a largo plazo. Péptido PYY : Es el péptido de la saciedad que se libera en el tracto gastrointestinal en cantidad proporcional al contenido calórico de los alimentos, actúa como señal periférica de la vía de señalización intestino-hipotálamo, sus efectos fisiológicos en el humano son suprimir el apetito, inhibir la ingesta alimenticia y reducir la ganancia de peso
b) Neuropéptidos anorexígenos: Sistema de melanocortinas: Son mediadores de la termogénesis en el SNS, por lo cual inducen la pérdida de peso. MCR se expresa exclusivamente en el sistema neuroendocrino y es activo en las regiones que regulan la ingesta alimenticia como el NPV, hipotálamo dorso medial y el área hipotalámica lateral. Trascrito regulado por cocaína y anfetaminas (CART): El péptido CART ejerce acciones catabólicas, disminuye la ingesta alimenticia al inhibir la respuesta orexigénica inducida por el NPY. Hormona estimuladora de la corticotropina (CRH) y Urocortina: Ambas hormonas tienen efectos anorexígenos y termogénicos. Cuando se administra en los ventrículos cerebrales, la CRH reduce la expresión de NPY y la ingesta de alimentos ocasionada por éste. La leptina reduce la expresión de CRH en el NPV. Péptido liberador de prolactina (PrRP): El PrRP se localiza principalmente en el bulbo raquídeo y en el hipotálamo. El PrRP tiene múltiples efectos entre los que destacan el aumento de la secreción de prolactina, gonadotropinas, ACTH y oxitocina. La inyección de PrRP en los ventrículos cerebrales disminuye la ingesta alimenticia al activar varios péptidos anorexígenos como α-MSH y neurotensina. Por otro lado, PrRP inhibe la liberación de CART. Citocinas: La IL-6 y el TNFα inhiben el apetito y modifican la sensibilidad de los tejidos a la insulina y/o la leptina. Estas dos citosinas se consideran señales de saciedad. Los efectos biológicos del TNFα incluyen anorexia y una severa acción catabólica en el tejido adiposo, lo que disminuye la adiposidad y conduce a la pérdida de peso corporal.